簡介
胃腸道間質(zhì)瘤(Gastrointestinal Stromal Tumors, GIST)是一類起源于胃腸道間葉組織的腫瘤,占消化道間葉腫瘤的大部分。Mazur 等于1983 年首次提出了胃腸道間質(zhì)腫瘤這個概念,GIST與胃腸道肌間神經(jīng)叢周圍的Cajal間質(zhì)細(xì)胞(Interstitial Cells of Cajal,ICC)細(xì)胞相似,均有c-kit基因、CD117(酪氨激酶受體)、CD34(骨髓干細(xì)胞抗原)表達(dá)陽性。
臨床體征
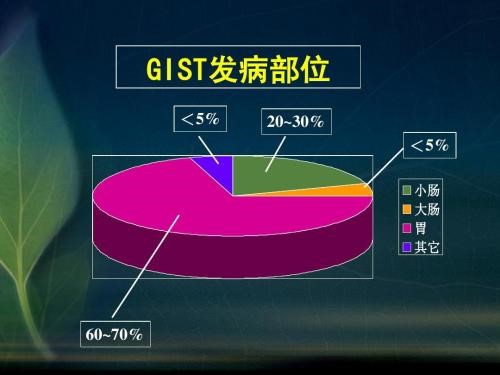
胃腸道間質(zhì)瘤占胃腸道惡性腫瘤的1~3%,估計(jì)年發(fā)病率約為10-20/100萬,多發(fā)于中老年患者,40歲以下患者少見,男女發(fā)病率無明顯差異。GIST大部分發(fā)生于胃(50~70%)和小腸(20~30%),結(jié)直腸約占10~20%,食道占0~6%,腸系膜、網(wǎng)膜及腹腔后罕見。GIST病人20-30%是惡性的,第一次就診時約有11~47%已有轉(zhuǎn)移,轉(zhuǎn)移主要在肝和腹腔。
疾病癥狀
無特異性臨床表現(xiàn),病程可短至數(shù)天長至20年,惡性GIST病程較短,多在數(shù)月以內(nèi),良性或早期者無癥狀。GIST的主要癥狀依賴于腫瘤的大小和位置,通常無特異性。胃腸道出血是最常見癥狀。賁門部GIST吞咽不適、吞咽困難癥狀也很常見。部分病人因潰瘍穿孔就診,可增加腹腔種植和局部復(fù)發(fā)的風(fēng)險(xiǎn)。常見癥狀有腹痛、包塊及消化道出血及胃腸道梗阻等。腹腔播散可出現(xiàn)腹水,惡性GIST可有體重減輕、發(fā)熱等癥狀。
診斷
1.體檢:部分腫瘤較大的患者可觸及腹部活動腫塊、表面光滑、結(jié)節(jié)或分葉狀。
2. 實(shí)驗(yàn)室檢查:患者可出現(xiàn)貧血、低蛋白血癥,大便潛血陽性。
3. 影像學(xué)特點(diǎn):
3.1 胃鏡及超聲胃鏡檢查:
對于胃GIST,胃鏡可幫助明確腫瘤部位及大小。超聲內(nèi)鏡對于胃外生性腫瘤可協(xié)助診斷,協(xié)診GIST位置、大小、起源、局部浸潤狀況、轉(zhuǎn)移等。部分患者可獲得病理學(xué)診斷。
3.2 CT 檢查:
CT 平掃發(fā)現(xiàn)腫瘤多呈圓形或類圓形, 少數(shù)呈不規(guī)則形。良性腫瘤多小于5cm ,密度均勻,邊緣銳利,極少侵犯鄰近器官,可以有鈣化表現(xiàn)。惡性腫瘤多大于6cm,邊界不清,與鄰近器官粘連,可呈分葉狀,密度不均勻,中央極易出現(xiàn)壞死、囊變和出血, 腫瘤可出現(xiàn)高、低密度混雜, 鈣化很少見。增強(qiáng)CT 可見均勻等密度者多呈均勻中度或明顯強(qiáng)化,螺旋CT 尤以靜脈期顯示明顯。這種強(qiáng)化方式多見于低度惡性胃腸道間質(zhì)腫瘤,壞死、囊變者常表現(xiàn)腫瘤周邊強(qiáng)化明顯。CT消化道三維重建對于腫瘤可協(xié)助診斷,協(xié)診GIST位置、大小、局部浸潤狀況、轉(zhuǎn)移等。
3.3 18FDG-PET和18FDG-PET/CT:
CT,MRI等影像學(xué)方法只是評估腫瘤的大小,腫瘤的密度以及腫瘤內(nèi)的血管分布,不能反應(yīng)腫瘤的代謝情況,用18氟脫氧葡萄糖的PET檢查可以彌補(bǔ)以上物理學(xué)檢查的不足,它的原理是胃腸道間質(zhì)腫瘤是一種高代謝的腫瘤,利用腫瘤內(nèi)強(qiáng)烈的糖酵解反應(yīng)攝取高密度的18氟脫氧葡萄糖跟蹤顯影,對早期轉(zhuǎn)移或者復(fù)發(fā)比CT敏感,并且在評估腫瘤對化療藥物的反應(yīng)時明顯優(yōu)于其它物理學(xué)檢查方法, PET與CT聯(lián)合掃描方法能同時評估腫瘤的解剖和代謝情況,對腫瘤的分期以及治療效果的評估優(yōu)于CT,也為其它實(shí)體腫瘤分子靶向治療的療效判斷提供了一個參考。
3.4 其他輔助檢查:
X線鋇餐示邊緣整齊、園形充盈缺損,中央可有“臍樣”潰瘍龕影,或表現(xiàn)為受壓、移位。腸系膜上動脈DSA對于小腸GIST診斷、腫瘤定位具有重要意義。
病因及常見疾病
GIST是消化道最常見的間葉源性腫瘤,可以發(fā)生在胃、小腸、食管、結(jié)直腸以及腸系膜、肝等部位免疫學(xué)以DOG1、CDll7、CD34陽性為主,c-kit或PDGFRA基因功能獲得性突變是重要的分子特征。
臨床表現(xiàn)
胃腸間質(zhì)瘤在臨床上發(fā)病率是相對少見,主要會發(fā)生在腸壁外腸系膜,胃腸間質(zhì)細(xì)胞這些地方,他的臨床表現(xiàn)有的時候就是一個腹腔的腫瘤,查胃鏡時候會在胃鏡圖像上看到,描述形狀上各方面都不限癌癥的典型特征,表面很光滑,沒有很傾斜的特點(diǎn),胃腸間質(zhì)瘤會轉(zhuǎn)移和復(fù)發(fā),所以專門單獨(dú)列出來做一個腫瘤。
治療原則
手術(shù)治療
手術(shù)切除:是胃腸道間質(zhì)腫瘤首選且唯一可能治愈的方法,可行局部切除或行楔形切除,切緣距腫瘤邊緣應(yīng)超過2cm以上。GIST高危患者術(shù)后復(fù)發(fā)轉(zhuǎn)移率高,可達(dá)55%~90%,80%在術(shù)后1~2年內(nèi)有3/4局部復(fù)發(fā),半數(shù)還同時出現(xiàn)肝轉(zhuǎn)移,雖有可能再切除,但難以提高生存率,原發(fā)灶切除徹底無轉(zhuǎn)移灶者5年生存率54%(50%~65%),不能徹底切除或轉(zhuǎn)移者5年總生存期<35%,不能切除者總生存期 9~12月。
藥物治療
復(fù)發(fā)/合并轉(zhuǎn)移胃腸道間質(zhì)腫瘤的治療:
伊馬替尼作為選擇性kit/PDGFRA受體酪氨酸激酶抑制劑,應(yīng)用于手術(shù)不可切除及轉(zhuǎn)移性病例的治療以及部分高度侵襲危險(xiǎn)性病例的術(shù)后預(yù)防性化療,使GIST的治療發(fā)生了革命性的進(jìn)步。手術(shù)切除后復(fù)發(fā)表現(xiàn)為:原發(fā)手術(shù)切除部位的新病變,原發(fā)病灶以外的部位出現(xiàn)轉(zhuǎn)移灶,現(xiàn)存腫瘤體積的增大以及在接受伊馬替尼治療的病人病灶中出現(xiàn)結(jié)節(jié)性高密度影。復(fù)發(fā)或者轉(zhuǎn)移的病人的手術(shù)預(yù)后與腫瘤分期,腫瘤風(fēng)險(xiǎn)評估以及首次手術(shù)后無瘤生存的時間有關(guān),DeMatteo等在200例術(shù)后復(fù)發(fā)的病人中研究表明,完整切除復(fù)發(fā)的轉(zhuǎn)移灶的病人的中位生存率是54個月,而不完整切除轉(zhuǎn)移灶或者是有殘余伴隨病灶的中位生存率下降到5個月[7]。不能手術(shù)切除的先行伊馬替尼治療4-12個月,在達(dá)到藥物最大療效及早行手術(shù)治療,手術(shù)后繼續(xù)伊馬替尼的藥物治療,手術(shù)聯(lián)合靶向分子藥物的綜合治療方法明顯的改善了胃腸道間質(zhì)腫瘤患者的預(yù)后。
伊馬替尼耐藥的胃腸道間質(zhì)腫瘤藥物治療:
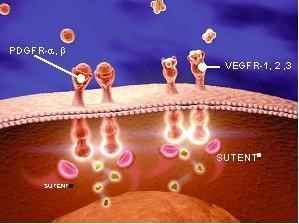
伊馬替尼的耐藥發(fā)生率據(jù)統(tǒng)計(jì)可高達(dá)63%,10-30%的胃腸道間質(zhì)腫瘤表現(xiàn)出原發(fā)性耐藥。原發(fā)性耐藥的定義是用藥6個月后腫瘤繼續(xù)進(jìn)展,這種進(jìn)展往往是多灶性病變,這些耐藥的GIST表達(dá)野生型的KIT或者Kit的外顯子9的突變或者是PDGFRAD843V突變。繼發(fā)型耐藥的定義是用藥6個月后再發(fā)的耐藥,繼發(fā)性耐藥的兩個可能的機(jī)制是:首先,突變穩(wěn)定了KIT激酶的結(jié)構(gòu)阻止了KIT與伊馬替尼的結(jié)合,其次,突變干擾了伊馬替尼與KIT結(jié)合,繼發(fā)耐藥胃腸道間質(zhì)腫瘤往往表現(xiàn)出外顯子11原發(fā)的突變,其次的突變部位是外顯子12,14,17,最近的研究表明原發(fā)的外顯子12K643E和外顯子14T670I突變與繼發(fā)耐藥有關(guān),而舒尼替尼是一種經(jīng)口給藥的能夠抑制多種受體酪氨酸激酶活性的有效藥物,舒尼替尼治療靶點(diǎn)包括:VEGFR1-3,CD117,KIT,PDGFRA和PDGFRb,作用譜廣,抑制VEGFR2和PDGFR-A的作用比其它藥物高10-30倍,并且可以抑制對伊馬替尼耐藥的突變類型,目前很多臨床研究結(jié)果表明舒尼替尼可以作為伊馬替尼耐藥的一線替代藥物。